Ostatnio informowaliśmy Państwa o nowej metodzie leczenia ubytków serca, jaka stosowana jest w Podkarpackim Centrum Interwencji Sercowo - Naczyniowych w Sanoku. Temat cieszył dużą popularnością, dlatego tez postanowiliśmy przybliżyć Wam inne z zabiegów, jakie przeprowadzane są w sanockim oddziale. Nie każdy zna szczegółowo znaczenie nazewnictwa lub też słyszał, ale nie wie dokładnie, z czym się one wiążą, kto jest w grupie ryzyka, lub jak przebiega sam zabieg.
Dzisiaj bierzemy "na tapetę" przezskórną angioplastykę wieńcową (balonikowanie). Skomplikowane? Czy to jest to samo co koronografia? Wyjaśniamy krok po kroku.
Kiedy wykonuje się angioplastykę
Przezskórna angioplastyka wieńcowa jest zabiegiem leczniczym wykonywanym w celu udrożnienia lub poszerzenia niedrożnej, lub istotnie zwężonej tętnicy wieńcowej (tętnice wieńcowe to te, którymi krew dostarczana jest do mięśnia serca). Zabieg początkowo przebiega tak jak koronarografia. Najczęściej do zabiegu przezskórnej angioplastyki wieńcowej kwalifikowani są pacjenci na podstawie wykonanej wcześniej koronarografii. Niekiedy decyzję o wskazaniach do pilnego, natychmiastowego wykonania angioplastyki podejmuje się w czasie wykonywania koronarografii.
Koronografia a angioplastyka
Koronarografia jest badaniem umożliwiającym obejrzenie na filmie rentgenowskim przebiegu tętnic wieńcowych (tętnic, którymi krew dostarczana jest do mięśnia serca). Badanie umożliwia ocenę wielkości i przebiegu tętnic wieńcowych, a także zlokalizowanie miejsc, w których tętnice te uległy zwężeniu lub całkowitemu zatkaniu.Zabieg koronarografii polega na wprowadzeniu poprzez nakłucie tętnicy w pachwinie lub w okolicy nadgarstka, cienkiej plastikowej rurki zwanej cewnikiem, aż do miejsca, w którym tętnice wieńcowe odchodzą od tętnicy głównej, czyli aorty. Miejsce wprowadzenia cewnika jest znieczulone miejscowo, koronarografia nie wymaga znieczulenia ogólnego (uśpienia). W trakcie badania kolejno do obu tętnic wieńcowych (prawej i lewej) wstrzykiwany jest środek kontrastowy (widoczny na filmie rentgenowskim), przebieg badania rejestrowany jest na płycie CD.
Jak się przygotować do zabiegu
Przezskórna angioplastyka wieńcowa wykonywana jest w warunkach szpitalnych. Na zabieg wykonywany w trybie planowym pacjent powinien zgłosić się do szpitala o wcześniej ustalonej porze, na czczo (ostatni pokarm być przyjęty 6 godzin wcześniej). Wszystkie leki należy brać tak jak każdego innego dnia (wyjątkiem są leki przeciwzakrzepowe oraz leki przeciwcukrzycowe, których dawkowanie przez planową koronarografią musi być ustalone indywidualnie).Na około 4 godziny przed badaniem, należy rozpocząć picie zwiększonej ilości płynów, przynajmniej 1 litr w ciągu tych 4 godzin.
Przebieg zabiegu balonikowania
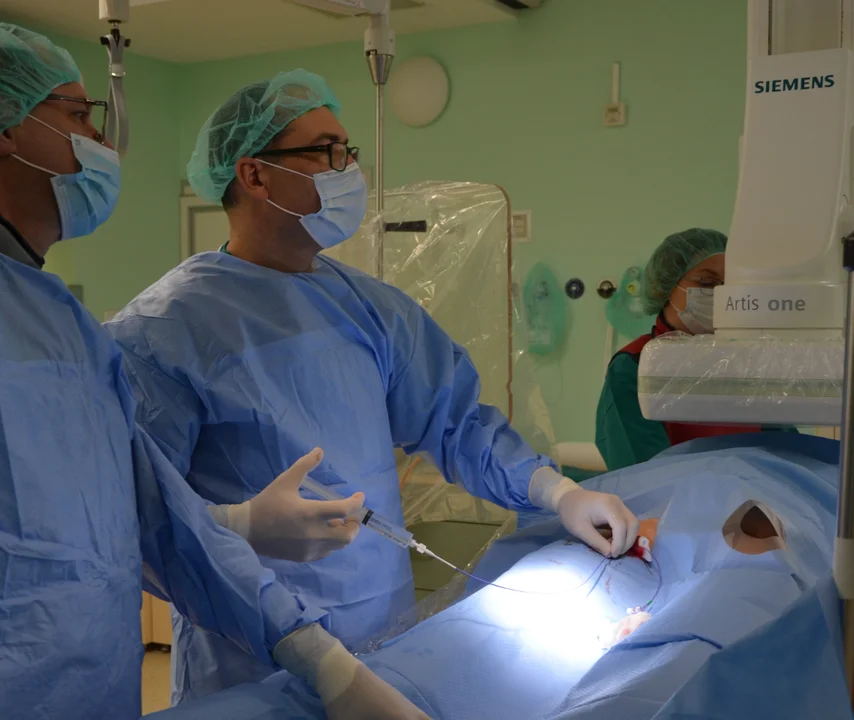
Zabieg wykonywany jest w Pracowni Hemodynamicznej. Pacjent zostaje położony na stole hemodynamicznym, miejsce, przez które wprowadzony jest cewnik zostaje umyte środkami dezynfekującymi, obłożone sterylnymi serwetami i znieczulone miejscowo. Badanie przeprowadza stojący bezpośrednio przy pacjencie lekarz z pomocą pielęgniarki i technika radiologicznego.W czasie wstrzykiwania środka kontrastowego lekarz zwykle prosi o kilkusekundowe wstrzymanie oddechu w czasie rejestracji badania na płycie CD. Niekiedy lekarz prosi pacjenta o kaszlnięcie. Pełne badanie wymaga wykonania kilkukrotnych rejestracji wstrzyknięcia środka kontrastowego do lewej i prawej tętnicy wieńcowej w różnych położeniach kamery. Wstrzyknięcie do tętnic wieńcowych pacjent zwykle nie odczuwa. Po potwierdzeniu wskazań do angioplastyki do zwężonej tętnicy wieńcowej wprowadza się cienki, giętki metalowy prowadnik, który delikatnie przesuwa się poprzez zwężenie tętnicy wieńcowej.
Po prowadniku wprowadzony jest w miejsce zwężenia cewnik (plastikowa rurka) z balonikiem na końcu. Balonik po umieszczeniu w miejscu zwężenia wypełnia się pod ciśnieniem płynem i powiększający się balonik poszerza tętnice. W trakcie wypełniania balonika chwilowo ustaje przepływ w poszerzanej tętnicy i w tym czasie pacjent może odczuwać ból w klatce piersiowej, ból ustępuje natychmiast po opróżnieniu balonika. W miejsce poszerzenia w uzasadnionych sytuacjach umieszcza się protezę naczyniową (stent). Stent jest skomplikowanie laserowo ponacinaną metalową rurką, która dzięki uciskowi napełnianego w niej balonu zwiększa swoją średnicę i utrzymuje drożność poddanej angioplastyce tętnicy. Zwykle zabieg angioplastyki wieńcowej trwa 45-60 minut.
Czego nie wolno po angioplastyce
Po zakończeniu zabiegu w miejscach nakłucia tętnicy (w pachwinie lub w okolicy nadgarstka) nakłada się sterylne opatrunki uciskowe. Po kilku godzinach, gdy ustąpi działanie podawanych w czasie zabiegu leków obniżających krzepliwość krwi, cewniki są usuwane a na miejsca nakłucia tętnic, ponownie nakłada się sterylne opatrunki uciskowe. We wczesnym okresie po zabiegu bardzo ważne jest przyjmowanie dużych ilości płynów, do 2 litrów niegazowanej wody mineralnej.W trakcie leczenia istnieje zwiększone ryzyko krwawień i z tego powodu może być konieczne odroczenie innych planowanych zabiegów. Przez kilka dni po PTCA należy ograniczyć aktywność fizyczną.
Pamiętać należy o tym, że żaden zabieg kardiologiczny nie może być traktowany jak zabieg kosmetyczny, ponieważ jest obarczony możliwością powikłań, o których informuje lekarz, uzyskując zgodę pacjenta na zabieg.
W Polsce rocznie zachorowuje na zawał serca w przeliczeniu na 100 tys. mieszkańców w przedziale wieku 40-44 lat: 121 mężczyzn i 25 kobiet, w wieku 65-69 lat: 1.012 mężczyzn i 416 kobiet, natomiast w wieku 80-84 lata 1.718 mężczyzn i 1.075 kobiet. Różnice co do zachorowań w skrajnych grupach wieku dla obu płci są więc wielokrotne.
Redukcja ryzyka zgonu dzięki wprowadzeniu kardiologii interwencyjnej, obliczona na podstawie surowych danych, jest co najmniej dwukrotna.
Kiedy liczy się czas
Zawał mięśnia sercowego to stan bezpośredniego zagrożenia życia, dlatego wymaga natychmiastowej pomocy. Im szybciej osoba chora trafi w ręce lekarzy, tym większe szanse na przeżycie i zmniejszenie powikłań niedokrwienia komórek serca. Podstawową czynnością jest wezwanie pogotowia ratunkowego, dzwoniąc na numer 112.Nie należy obawiać się, że pogotowie zostanie wezwane niepotrzebnie. Jeżeli okaże się, że osobie poszkodowanej nie zagraża niebezpieczeństwo, nie zostaniemy ukarani mandatem. Zdecydowanie gorzej mogłoby zakończyć się zaniechanie wezwania karetki. Postępowanie przy zawale serca u osoby przytomnej polega na:
- pozostaniu z osobą chorą do momentu przyjazdu karetki pogotowia;
- poleceniu osobie chorej, aby przyjęła pozycję siedzącą z tułowiem odchylonym do tyłu (w ten sposób serce zostanie odciążone)
- rozluźnieniu krępujących części garderoby (odpięcie guzika, krawatu, kurtki) w celu ułatwienia oddychania)
- uspokajaniu chorego, który może być zdenerwowany lub spanikowany.

Komentarze (0)
Wysyłając komentarz akceptujesz regulamin serwisu. Zgodnie z art. 24 ust. 1 pkt 3 i 4 ustawy o ochronie danych osobowych, podanie danych jest dobrowolne, Użytkownikowi przysługuje prawo dostępu do treści swoich danych i ich poprawiania. Jak to zrobić dowiesz się w zakładce polityka prywatności.